Уявіть ситуацію — ви прокидаєтесь вранці, а рука не слухається. Не те щоб зовсім відмовила, але пальці немов ватні, а кисть відчуває дивне поколювання. Або раптом обличчя перекосило, і ви не можете нормально посміхнутися. Такі симптоми часто списують на застуду чи перевтому, але іноді вони сигналізують про серйознішу проблему — запалення нерва. Неврит може вразити будь-яку ділянку нервової системи, приносячи не лише фізичний дискомфорт, а й значно погіршуючи якість життя.
Ця хвороба не вибирає віку — від неї страждають як молоді люди після травм, так і літні пацієнти з хронічними захворюваннями. Особливість невриту в тому, що він рідко проходить сам собою. Без належного лікування запальний процес може призвести до стійких порушень чутливості чи рухових функцій. Тому важливо вчасно розпізнати тривожні симптоми та звернутися до фахівця.
Сучасна медицина пропонує цілий арсенал методів боротьби з невритом — від традиційних лікарських препаратів до фізіотерапевтичних процедур. Але ефективність лікування багато в чому залежить від того, наскільки правильно встановлено діагноз та визначено причину захворювання. Адже неврит може бути як самостійним захворюванням, так і проявом інших патологій.
Що ховається за діагнозом неврит
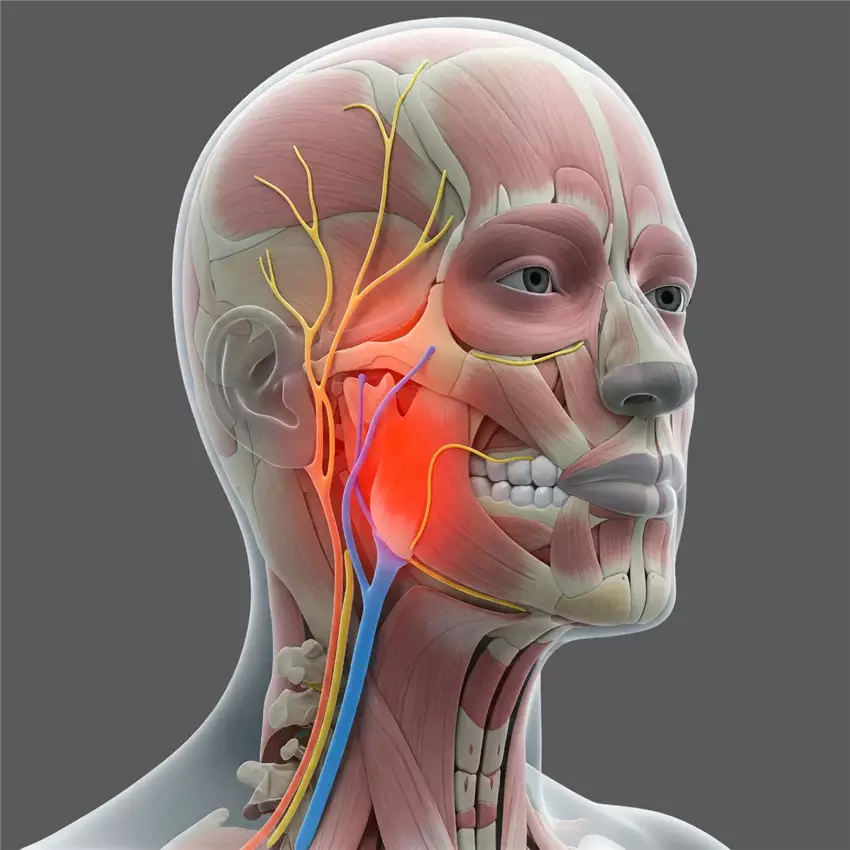
Неврит — це запальний процес, який вражає периферичні нерви. На відміну від невралгії, де біль виникає без явних структурних змін нерва, при невриті відбуваються реальні пошкодження нервових волокон. Запалення може торкнутися як один нерв (мононеврит), так і кілька одночасно (поліневрит). Найчастіше уражаються нерви, що проходять у вузьких каналах чи мають поверхневе розташування — лицевий, променевий, ліктьовий, сідничний.
Причиною розвитку невриту може стати ціла низка факторів. Найпоширеніші з них:
- інфекційні захворювання (грип, герпес, дифтерія, бруцельоз);
- травми та механічні пошкодження нервів;
- переохолодження;
- інтоксикації (алкогольна, отруєння важкими металами);
- порушення кровообігу в ділянці нерва;
- дефіцит вітамінів групи B;
- цукровий діабет;
- автоімунні захворювання.
Особливу групу ризику становлять люди, чия професійна діяльність пов’язана з тривалим перебуванням у незручній позі чи виконанням монотонних рухів. Наприклад, неврит променевого нерва часто зустрічається у музикантів, які грають на струнних інструментах, а запалення сідничного нерва — у водіїв-далекобійників.
Патологічний процес при невриті розвивається поступово. Спочатку виникає набряк нерва, який стискається в своєму каналі. Це призводить до порушення кровопостачання та живлення нервових волокон. Якщо запалення не лікувати, починаються дегенеративні зміни — нервові волокна стоншуються, порушується їхня ізоляційна оболонка. У важких випадках можлива повна атрофія нерва з втратою його функцій.
Цікавий факт про неврит:
У 1885 році французький невролог Жан-Мартен Шарко вперше описав клінічну картину невриту лицевого нерва, який згодом отримав назву «параліч Белла». Цікаво, що досі не встановлено точної причини цього захворювання, хоча воно є одним з найпоширеніших видів невриту.
Як розпізнати запалення нерва
Симптоми невриту залежать від того, який саме нерв уражений, але є й загальні прояви, характерні для будь-якого виду цього захворювання. Першим тривожним сигналом зазвичай стає біль. Він може бути різним за характером — ниючим, стріляючим, пекучим. Часто біль посилюється вночі чи при зміні погоди. Разом з болем з’являються порушення чутливості — оніміння, поколювання, відчуття «повзання мурашок».
При ураженні рухових нервів виникають проблеми з координацією рухів. М’язи слабшають, стають млявими, можлива їхня атрофія. У важких випадках розвивається параліч — повна втрата рухової функції. Вегетативні порушення проявляються зміною кольору шкіри (почервоніння чи блідість), порушенням потовиділення, сухістю шкіри чи, навпаки, підвищеною вологістю.
Ось характерні симптоми невриту різних нервів:
- лицевий нерв — перекіс обличчя, неможливість закрити око, порушення смаку на передніх двох третинах язика;
- променевий нерв — «звисаюча кисть», неможливість розігнути пальці;
- сідничний нерв — біль по задній поверхні ноги, слабкість м’язів гомілки;
- великогомілковий нерв — «кінська стопа», неможливість стати на п’ятку;
- малогомілковий нерв — звисання стопи, неможливість стати на носок;
- плечове сплетення — слабкість руки, порушення чутливості від плеча до пальців;
- міжреберні нерви — оперізуючий біль у грудній клітці, що посилюється при кашлі чи глибокому вдиху.
<лі>ліктьовий нерв — «кігтеподібна кисть», порушення чутливості мізинця та безіменного пальця;
Діагностика невриту починається з ретельного збору анамнезу. Лікар цікавиться, коли з’явилися перші симптоми, як вони розвивалися, чи були травми чи інфекційні захворювання напередодні. Важливо з’ясувати, чи є у пацієнта хронічні захворювання, які можуть провокувати розвиток невриту.
Об’єктивне обстеження включає неврологічний огляд з перевіркою рефлексів, м’язової сили та чутливості. Для уточнення діагнозу застосовують інструментальні методи:
Порівняльна характеристика методів діагностики невриту:
| Метод | Переваги | Недоліки | Що показує |
|---|---|---|---|
| Електронейроміографія | Висока точність, можливість оцінити ступінь ураження нерва | Болючість процедури, висока вартість | Швидкість проведення нервового імпульсу, амплітуду м’язових скорочень |
| УЗД нервів | Безболісність, доступність, можливість візуалізації структури нерва | Залежність від кваліфікації лікаря, обмежена інформативність при глибокому розташуванні нерва | Наявність набряку, потовщення нерва, порушення його структури |
| МРТ | Висока роздільна здатність, можливість огляду глибоко розташованих нервів | Висока вартість, тривалість процедури, наявність протипоказань | Структурні зміни нерва та навколишніх тканин, наявність пухлин чи інших утворень |
| КТ | Швидкість проведення, можливість оцінити стан кісткових структур | Променеве навантаження, нижча роздільна здатність порівняно з МРТ | Зміни кісткових каналів, через які проходять нерви, наявність кісткових уламків чи інших механічних перешкод |
| Аналіз крові | Доступність, можливість виявити запальний процес чи інфекцію | Неспецифічність показників | Наявність запалення (підвищення ШОЕ, лейкоцитоз), ознаки інфекції (антитіла до збудників) |
Лабораторні дослідження допомагають виявити причину невриту. Наприклад, аналіз крові на цукор дозволяє діагностувати діабетичну нейропатію, а серологічні тести — виявити інфекційні захворювання, що спровокували запалення нерва. У деяких випадках проводять пункцію спинномозкової рідини для виключення нейроінфекцій.
Сучасні підходи до лікування невриту
Лікування невриту має бути комплексним і спрямованим як на усунення причини захворювання, так і на відновлення функцій ураженого нерва. Чим раніше розпочато терапію, тим вищі шанси на повне одужання. У гострому періоді важливо забезпечити спокій ураженій ділянці та зняти больовий синдром.
Медикаментозна терапія включає кілька груп препаратів:
- нестероїдні протизапальні засоби (диклофенак, ібупрофен, німесулід) — зменшують запалення та біль;
- глюкокортикоїди (преднізолон, дексаметазон) — застосовуються при вираженому запаленні та набряку;
- вітаміни групи B (тіамін, піридоксин, ціанокобаламін) — покращують живлення нервових волокон;
- препарати, що покращують мікроциркуляцію (пентоксифілін, нікотинова кислота);
- антихолінестеразні препарати (прозерин) — покращують нервово-м’язову передачу;
- протисудомні препарати (карбамазепін, габапентин) — застосовуються при нейропатичному болю;
- антибіотики чи противірусні препарати — призначаються при інфекційній природі невриту;
- діуретики (фуросемід) — допомагають зменшити набряк нерва.
Важливе місце в лікуванні невриту займає фізіотерапія. Вона допомагає зменшити біль, покращити кровообіг та прискорити відновлення нервових волокон. У гострому періоді застосовують:
- ультрафіолетове опромінення — має протизапальну та знеболювальну дію;
- електрофорез з лікарськими препаратами — дозволяє доставити ліки безпосередньо до ураженої ділянки;
- УВЧ-терапію — зменшує набряк та запалення;
- дарсонвалізацію — покращує живлення тканин.
У підгострому періоді та на етапі відновлення призначають:
- ультразвукову терапію — стимулює регенерацію нервових волокон;
- лазеротерапію — має протизапальну та регенеративну дію;
- магнітотерапію — покращує мікроциркуляцію та зменшує біль;
- електростимуляцію м’язів — запобігає їхній атрофії;
- парафінові чи озокеритові аплікації — покращують кровообіг та обмінні процеси.
Лікувальна фізкультура відіграє ключову роль у відновленні функцій ураженого нерва. Комплекс вправ підбирається індивідуально, залежно від локалізації та ступеня ураження. На початкових етапах це можуть бути пасивні рухи, які виконує методист ЛФК. Поступово пацієнт переходить до активних вправ, спрямованих на відновлення сили та координації рухів.
Масаж також є важливою складовою реабілітації при невриті. Він допомагає покращити кровообіг, зняти м’язовий спазм та запобігти розвитку контрактур. Техніка масажу залежить від стадії захворювання. У гострому періоді застосовують легкі погладжування та розтирання, у підгострому — додають розминання та вібрацію. Важливо, щоб масаж виконував кваліфікований фахівець, оскільки неправильна техніка може погіршити стан пацієнта.
У деяких випадках, коли консервативне лікування не дає бажаного ефекту, вдаються до хірургічного втручання. Показаннями до операції є:
- стиснення нерва кістковими уламками чи рубцевою тканиною;
- наявність пухлини, що здавлює нерв;
- повний розрив нерва;
- відсутність ефекту від консервативного лікування протягом 3-6 місяців.
Хірургічне лікування може включати невроліз (вивільнення нерва з рубцевих спайок), пластику нерва чи його зшивання. Після операції обов’язково проводиться курс реабілітації, спрямований на відновлення функцій ураженої ділянки.
Неврит лицевого нерва — особливий випадок
Неврит лицевого нерва, або параліч Белла, заслуговує на окрему увагу через свою поширеність та специфічні прояви. Це захворювання вражає лицевий нерв, який відповідає за міміку обличчя, смак на передніх двох третинах язика та сльозовиділення. Причина паралічу Белла досі остаточно не встановлена, але вважається, що він виникає внаслідок вірусної інфекції (найчастіше герпесу) чи переохолодження.
Захворювання починається гостро. Пацієнт прокидається вранці і виявляє, що одна половина обличчя перестала слухатися. Типові симптоми включають:
- перекіс обличчя — кут рота опущений, носогубна складка згладжена;
- неможливість закрити око на ураженій стороні;
- порушення смаку на передніх двох третинах язика;
- підвищена чутливість до звуків на ураженій стороні;
- сльозотеча чи, навпаки, сухість ока;
- біль у ділянці вуха чи за ним.
Діагностика невриту лицевого нерва зазвичай не викликає труднощів і базується на характерній клінічній картині. Для уточнення ступеня ураження нерва проводять електронейроміографію. Важливо відрізнити параліч Белла від інших захворювань, що можуть викликати подібні симптоми — інсульту, пухлини мозку, розсіяного склерозу, синдрому Рамзая Ханта.
Лікування невриту лицевого нерва має розпочинатися якомога раніше. У перші 72 години після появи симптомів призначають високі дози глюкокортикоїдів (зазвичай преднізолон). Це допомагає зменшити набряк нерва та запобігти його подальшому пошкодженню. Противірусні препарати (ацикловір, валацикловір) застосовують у разі підозри на герпетичну природу захворювання.
Важливою складовою лікування є захист ока на ураженій стороні. Оскільки пацієнт не може повністю закрити око, виникає ризик розвитку кератиту. Для запобігання цьому призначають штучні сльози, очні мазі та рекомендують носити пов’язку на оці під час сну.
Фізіотерапевтичні процедури при невриті лицевого нерва включають:
- ультрафіолетове опромінення ділянки виходу нерва;
- електрофорез з лікарськими препаратами;
- УВЧ-терапію;
- лазеротерапію;
- масаж обличчя;
- лікувальну гімнастику для мімічних м’язів.
Прогноз при невриті лицевого нерва зазвичай сприятливий. У більшості випадків відбувається повне відновлення функцій протягом 3-6 місяців. Однак у деяких пацієнтів можуть залишатися резидуальні явища — легкий перекіс обличчя чи синкінезії (мимовільні скорочення м’язів при виконанні певних рухів).
Як запобігти розвитку невриту
Профілактика невриту полягає в усуненні факторів ризику та зміцненні нервової системи. Ось кілька практичних порад, які допоможуть знизити ймовірність розвитку цього захворювання:
По-перше, важливо уникати переохолодження. Особливо це стосується ділянок тіла, де нерви проходять близько до поверхні шкіри — обличчя, шия, лікті, коліна. У холодну пору року слід одягатися відповідно до погоди, носити головний убір та шарф. Після перебування на морозі не варто відразу сідати біля гарячої батареї чи приймати гарячий душ — різкий перепад температур може спровокувати запалення нерва.
По-друге, необхідно своєчасно лікувати інфекційні захворювання. Віруси та бактерії можуть вражати нервові волокна, викликаючи їхнє запалення. Особливо небезпечні в цьому плані герпес, грип, ангіна, отит. При появі симптомів інфекції слід звернутися до лікаря та пройти повний курс лікування.
По-третє, важливо стежити за своїм харчуванням. Нервова система потребує достатньої кількості вітамінів групи B, які містяться в цільнозернових продуктах, горіхах, бобових, м’ясі, рибі, яйцях. При нестачі цих вітамінів нервові волокна стають більш вразливими до пошкоджень. У деяких випадках лікар може рекомендувати прийом вітамінних комплексів.
По-четверте, слід уникати тривалого перебування в незручній позі та монотонних рухів. Це особливо актуально для людей, чия професійна діяльність пов’язана з роботою за комп’ютером, грою на музичних інструментах, виконанням одноманітних операцій на виробництві. Регулярні перерви, розминка та правильна організація робочого місця допоможуть знизити ризик розвитку професійних невритів.
По-п’яте, важливо контролювати рівень цукру в крові. Цукровий діабет є одним з основних факторів ризику розвитку поліневропатії — множинного ураження периферичних нервів. Регулярні обстеження та дотримання рекомендацій ендокринолога допоможуть запобігти розвитку діабетичної нейропатії.
По-шосте, слід обмежити вживання алкоголю. Алкогольна інтоксикація негативно впливає на нервову систему, викликаючи дегенеративні зміни в нервових волокнах. Хронічний алкоголізм часто призводить до розвитку алкогольної поліневропатії, яка проявляється порушенням чутливості та рухових функцій.
По-сьоме, важливо своєчасно лікувати хронічні захворювання, які можуть провокувати розвиток невриту. Це стосується артеріальної гіпертензії, атеросклерозу, захворювань хребта. Регулярні профілактичні огляди та дотримання рекомендацій лікарів допоможуть знизити ризик розвитку ускладнень з боку нервової системи.
По-восьме, не варто нехтувати фізичною активністю. Регулярні помірні фізичні навантаження покращують кровообіг та обмінні процеси в організмі, зміцнюють м’язи та зв’язки, що підтримують нерви. Особливо корисні плавання, йога, пілатес, які розвивають гнучкість та координацію рухів.
Насамкінець, важливо вчасно звертатися до лікаря при появі перших тривожних симптомів. Чим раніше розпочато лікування невриту, тим вищі шанси на повне одужання. Не варто займатися самолікуванням чи чекати, що «саме пройде» — запалення нерва рідко зникає без належної терапії.
Запалення нервів — це серйозне захворювання, яке може значно погіршити якість життя. Однак сучасна медицина має у своєму арсеналі ефективні методи діагностики та лікування невриту. Головне — вчасно розпізнати тривожні симптоми та звернутися до фахівця. Комплексний підхід до терапії, що включає медикаментозне лікування, фізіотерапію та реабілітаційні заходи, дозволяє в більшості випадків досягти повного відновлення функцій ураженого нерва.
Важливо пам’ятати, що здоров’я нервової системи багато в чому залежить від способу життя. Раціональне харчування, помірні фізичні навантаження, уникнення переохолодження та травм, своєчасне лікування інфекційних захворювань — все це допомагає знизити ризик розвитку невриту. А якщо захворювання все ж таки виникло, не варто впадати у відчай — дотримання рекомендацій лікаря та наполегливість у реабілітації допоможуть повернути втрачені функції та повернутися до повноцінного життя.